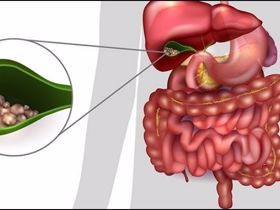
Sỏi đường mật
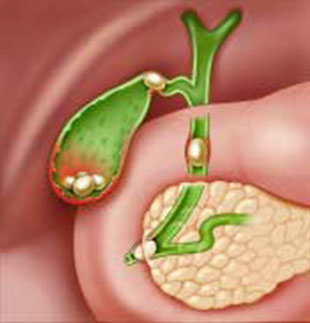 Sỏi đường mật nguyên phát: hình thành ngay trong hệ thống dẫn mật, có nguyên nhân từ sự nhiễm trùng, nhiễm ký sinh trùng từ đường tiêu hóa như lãi đũa, sán lá gan (Fasciola hepatica, Clonorchis sinensis...), chủ yếu do tình trạng vệ sinh ăn uống kém. Khi trùng từ đường tiêu hóa đến đường mật (thường gặp nhất là E. coli); vi trùng này sẽ tiết ra enzym β-glucuronidase sẽ biến đổi “bilirubine kết hợp” thành “bilirubine không kết hợp” và kết tủa với calcium thành sỏi calcium bilirubinat không tan trong nước; sỏi nhỏ này có thể trôi xuống tá tràng hoặc trở thành một hạt nhân (nodus) để thành lập nên các sỏi lớn. Khi có sỏi đường mật khoảng 70 – 90% có sự hiện diện của vi trùng trong dịch mật (bacterbilia), hầu như luôn có vi trùng trong sỏi sắc tố.
Sỏi đường mật nguyên phát: hình thành ngay trong hệ thống dẫn mật, có nguyên nhân từ sự nhiễm trùng, nhiễm ký sinh trùng từ đường tiêu hóa như lãi đũa, sán lá gan (Fasciola hepatica, Clonorchis sinensis...), chủ yếu do tình trạng vệ sinh ăn uống kém. Khi trùng từ đường tiêu hóa đến đường mật (thường gặp nhất là E. coli); vi trùng này sẽ tiết ra enzym β-glucuronidase sẽ biến đổi “bilirubine kết hợp” thành “bilirubine không kết hợp” và kết tủa với calcium thành sỏi calcium bilirubinat không tan trong nước; sỏi nhỏ này có thể trôi xuống tá tràng hoặc trở thành một hạt nhân (nodus) để thành lập nên các sỏi lớn. Khi có sỏi đường mật khoảng 70 – 90% có sự hiện diện của vi trùng trong dịch mật (bacterbilia), hầu như luôn có vi trùng trong sỏi sắc tố.
Sỏi đường mật thứ phát: Là sỏi từ túi mật di chuyển xuống đường mật chính, sỏi đường mật thứ phát thường do rối loạn rối loạn chuyển hóa cholesterol. Phần lớn sỏi đường mật ở Việt nam là sỏi nguyên phát và 70-80% là sỏi sắc tố nâu (hỗn hợp sắc tố mật và lipid mật).
Chẩn đoán sỏi
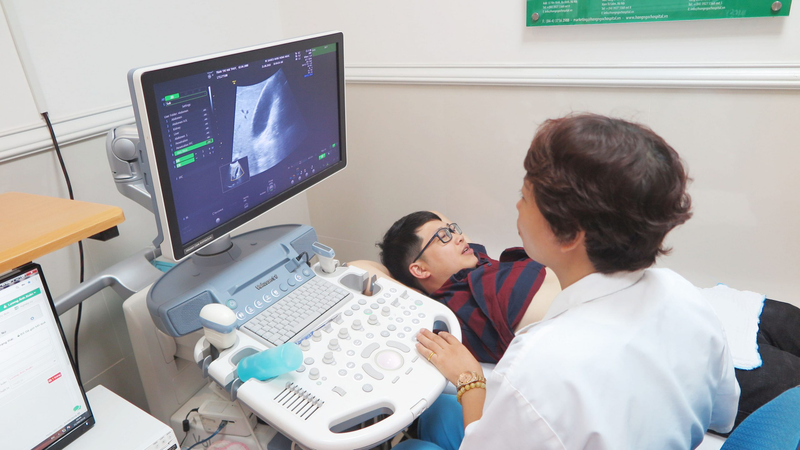
Sỏi đường mật có thể phát hiện bằng chẩn đoán hình ảnh: siêu âm, chụp mật - tụy ngược dòng (ERCP) tức nội soi tiêu hóa, chụp mật xuyên gan qua da (PTC) được thực hiện bởi bác sĩ Xquang; chụp điện toán cắt lớp (CT), chụp cộng hưởng từ (MRI).
Sỏi đường mật thường gây cơn đau quặn ở vùng hạ sườn phải hay thượng vị và có kèm theo buồn nôn hoặc nôn; gần 20% trường hợp có đau nhiều vùng lưng là có kèm viêm tụy. Bệnh nhân có khi sốt và vàng da kèm ngứa; tiểu vàng, đậm. sỏi đường mật có thể gây viêm đường mật, viêm tuỵ cấp, tình trạng nặng là sốc nhiễm trùng đường mật, áp xe gan, nếu không xử trí cấp cứu nhanh chóng kịp thời, người bệnh có thể tử vong. Cụ thể, sỏi đường mật gây bán tắc đường mật từng đợt, nếu kéo dài (hay chuyển sang tắc hoàn toàn), có thể sẽ dẫn đến viêm đường mật. 90% bệnh nhân sỏi đường mật nhập viện do viêm đường mật. Điển hình của triệu chứng viêm đường mật là tam chứng Charcot (đau hạ sườn phải-sốt, rét run-vàng da). Sốt là triệu chứng thường gặp nhất ở BN bị viêm đường mật (92%). Thực tế chỉ 20% bệnh nhân bị viêm đường mật có cả ba triệu chứng này. Sau 24-48 giờ, nếu BN bị viêm đường mật không được điều trị sẽ dẫn đến biến chứng viêm mũ đường mật, viêm phúc mạc mật.
Các phương pháp loại sỏi
Khi phát hiện sỏi đường mật, các bác sĩ có thể chỉ định phương pháp lấy sỏi qua nội soi: mở dọc mặt trước ống mật chủ, sỏi được lấy bằng kẹp gắp sỏi, giỏ Dormia hay bơm rửa cho trôi xuống tá tràng. Trong trường hợp sỏi ống mật chủ phối hợp sỏi túi mật, có thể tiến hành lấy sỏi ống mật chủ và cắt túi mật trong cùng một cuộc phẫu thuật nội soi. Ống mật chủ có đường kính ≤ 6 mm chống chỉ định tương đối cho việc mở ống mật chủ (mổ mở cũng như nội soi). Nếu không lấy sỏi qua nội soi , có thể lấy sỏi ống mật chủ qua mổ mở. Hoặc cũng có thể tán sỏi trực tiếp (tán sỏi trong cơ thể) dành cho các sỏi lớn hay ở cao trên ống gan; lấy sỏi qua đường hầm Kerh; lấy sỏi qua đường hầm qua da; lấy sỏi qua đường hầm gan-hỗng tràng vĩnh viễn.
Theo GS Nguyễn Ðình Hối trong công trình nghiên cứu “Sỏi đường mật ở Việt Nam” năm 1997 thì sỏi đường mật là bệnh của mọi sứ sở, tỉ lệ mắc bệnh của mỗi nước một khác, nhưng thường là rất cao và ở Việt Nam. Vấn đề nan giải nhất trong điều trị không thể không nhắc đến là tái phát sỏi (chiếm 30- 50% trên tổng số bệnh nhân từng được điều trị trong vòng 5 năm). Rất nhiều bệnh nhân đã phải nhập viện mổ lấy sỏi nhiều lần (3, 4, thậm chí hàng chục lần). Khó khăn nữa trong điều trị sỏi đường mật là các biện pháp can thiệp ngoại khoa ít khả thi nếu sỏi nằm ở vị trí hiểm hóc như ở đường dẫn mật trong gan hoặc người bệnh không đáp ứng được vì lý do kinh tế, sức khỏe. Vì vậy sỏi đường mật cần được chẩn đoán sớm, chinh xác để có một thái độ xử trí sớm, đúng mức.

 BTV Lan Anh
BTV Lan Anh

.png)





Bình luận